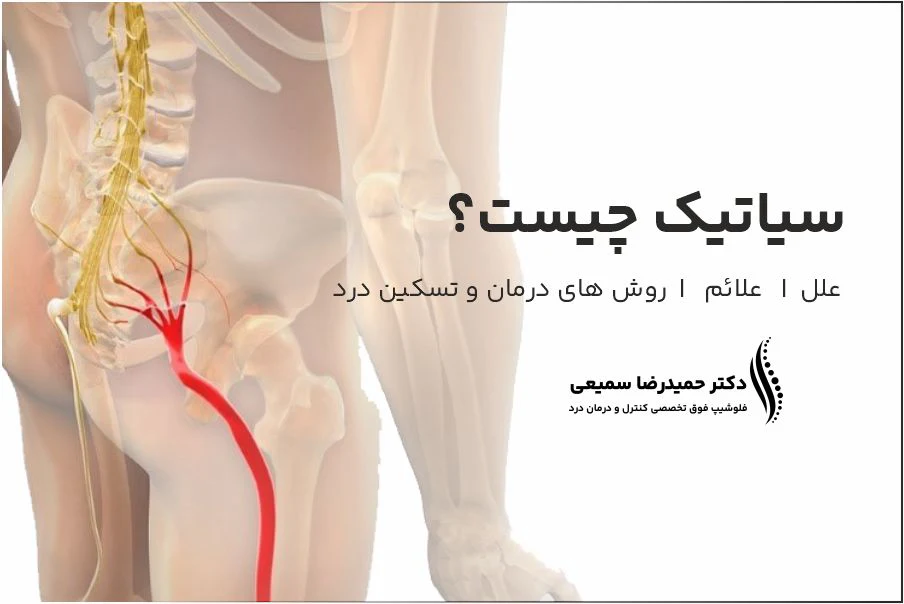
علل سیاتیک
علل مختلفی میتوانند منجر به سیاتیک شوند که شامل موارد زیر است:
- فتق دیسک بینمهرهای: بیشترین علت سیاتیک است. فتق دیسک هنگامی رخ میدهد که ماده ژلاتینی داخل دیسک بینمهرهای از طریق یک پارگی به بیرون فشار داده شده و عصب سیاتیک را تحت فشار قرار میدهد.
- تنگی کانال نخاعی: در این حالت، کانال نخاعی که عصبهای نخاعی از آن عبور میکنند، تنگ میشود و عصب سیاتیک تحت فشار قرار میگیرد.
- سندرم پیریفورمیس: هنگامی که عضله پیریفورمیس که در ناحیه باسن قرار دارد، ملتهب یا سفت شود، ممکن است عصب سیاتیک را فشرده کند.
- اسپوندیلولیستزیس: یک وضعیت است که در آن یک مهره به جلو نسبت به مهره پایینی خود حرکت میکند و عصب سیاتیک را تحت فشار قرار میدهد.
- تروما یا آسیب: آسیبهای ناشی از تصادف یا سقوط میتوانند به عصب سیاتیک آسیب برسانند.
- تومورها: تومورهایی که در امتداد مسیر عصب سیاتیک رشد میکنند نیز میتوانند این عصب را تحت فشار قرار دهند و باعث سیاتیک شوند.
- عفونتها: عفونتهایی که به ستون فقرات یا مناطق اطراف آن سرایت میکنند نیز میتوانند باعث التهاب و فشردگی عصب سیاتیک شوند.
- دیابت: در برخی موارد، دیابت میتواند منجر به آسیب عصبی (نوروپاتی) شود که عصب سیاتیک را تحت تأثیر قرار میدهد.
علل دیگری مانند بارداری، وضعیت نادرست بدن، و چاقی نیز میتوانند ریسک ابتلا به سیاتیک را افزایش دهند. برخی از این عوامل ممکن است باعث تغییرات فیزیکی در بدن شوند که فشار بیشتری بر عصب سیاتیک وارد میکنند.

علائم سیاتیک
علائم سیاتیک معمولاً شامل درد شدید و ناگهانی است که از ناحیه کمر به پایین به سمت پاها کشیده میشود. این درد معمولاً فقط در یک طرف بدن احساس میشود. دیگر علائم ممکن است شامل موارد زیر باشد:
- درد تیرکشنده: این درد از کمر شروع شده و به باسن و پاها کشیده میشود.
- بیحسی و سوزش: ممکن است احساس بیحسی یا سوزش در ناحیه کمر، باسن و پاها داشته باشید.
- ضعف عضلانی: ضعف در عضلات پا ممکن است باعث مشکلاتی در راه رفتن یا بلند کردن پا شود.
- تشدید درد: درد ممکن است هنگام نشستن، ایستادن یا راه رفتن طولانی مدت بدتر شود
درد سیاتیک چه نوع دردی است؟
درد سیاتیک معمولاً به صورت زیر توصیف میشود:
- درد تیرکشنده یا شوکآسا: این نوع درد معمولاً از ناحیه کمر شروع شده و به سمت باسن و پاها کشیده میشود. درد ممکن است به صورت تیرکشنده یا شوکآسا باشد که در طول روز شدت پیدا کند.
- درد سوزشی: برخی افراد درد سیاتیک را به صورت سوزش و یا احساس حرارت در ناحیهای که عصب سیاتیک تحت فشار است، تجربه میکنند.
- درد مبهم یا عمیق: در برخی موارد، درد ممکن است مبهم و عمیق باشد و بیشتر در ناحیه باسن یا قسمت پایین پاها احساس شود.
- درد متناوب: درد ممکن است به صورت متناوب یا در نوبتهای مختلف در طول روز ظاهر شود و ممکن است در حالتهای خاصی مانند نشستن یا ایستادن بدتر شود.
- درد شبیه به درد مفاصل یا عضلات: در برخی موارد، درد سیاتیک ممکن است شبیه به درد مفاصل یا عضلات باشد و گاهی اوقات به صورت درد مبهم یا کششی در ناحیه پایین کمر و پاها احساس شود.

روشهای تسکین درد سیاتیک
برای تسکین درد سیاتیک میتوان از روشهای مختلفی استفاده کرد که شامل درمانهای غیرجراحی و جراحی است:
- استراحت و تغییر در فعالیتها: استراحت کوتاه مدت و اجتناب از فعالیتهایی که درد را تشدید میکنند میتواند به کاهش علائم کمک کند.
- داروها:
- داروهای ضد التهاب غیر استروئیدی (NSAIDs): این داروها مانند ایبوپروفن و ناپروکسن میتوانند به کاهش درد و التهاب کمک کنند.
- مسکنها: داروهای مسکن قویتر مانند استامینوفن و داروهای تجویزی ممکن است برای کاهش درد شدید استفاده شوند.
- شلکنندههای عضلانی: برای کاهش اسپاسمهای عضلانی و تسکین درد.
- فیزیوتراپی: تمرینات کششی و تقویتی میتواند به کاهش فشار روی عصب سیاتیک و بهبود عملکرد عضلات کمک کند.
- کمپرس گرم یا سرد: استفاده از کمپرس گرم یا سرد در ناحیه درد میتواند به کاهش التهاب و تسکین درد کمک کند. کمپرس سرد معمولاً در مراحل اولیه التهاب و کمپرس گرم برای دردهای مزمن مفید است.
- تزریقات اپیدورال: تزریق استروئیدها به فضای اطراف عصب سیاتیک میتواند به کاهش التهاب و درد کمک کند.
- روشهای دستی: تکنیکهای مانند ماساژ و درمان دستی میتوانند به کاهش تنش عضلانی و بهبود گردش خون کمک کنند.
- تغییرات در سبک زندگی: حفظ وزن سالم، انجام تمرینات منظم، و رعایت وضعیت صحیح بدن میتواند به کاهش بروز و شدت درد سیاتیک کمک کند.
- درمانهای جراحی: در موارد شدید و غیرقابل درمان با روشهای غیرجراحی، جراحیهایی مانند دیسککتومی یا لامینکتومی میتواند برای برداشتن فشار از روی عصب سیاتیک مورد نیاز باشد.
عوارض و خطرات سیاتیک
سیاتیک، اگرچه معمولاً قابل درمان است، اما میتواند در برخی موارد به عوارض و خطرات جدی منجر شود. برخی از این عوارض شامل موارد زیر هستند:
- درد مزمن: در صورتی که سیاتیک به موقع درمان نشود، ممکن است درد مزمن و طولانی مدت در ناحیه کمر، باسن و پاها ایجاد شود که زندگی روزمره فرد را به شدت تحت تأثیر قرار دهد.
- ضعف عضلانی: فشار مداوم بر عصب سیاتیک میتواند به ضعف عضلات پا و در موارد شدیدتر، به آتروفی عضلانی منجر شود. این وضعیت ممکن است باعث مشکلاتی در راه رفتن، ایستادن و بلند کردن پا شود.
- از دست دادن حس: بیحسی یا کاهش حس در ناحیهای که عصب سیاتیک تحت تأثیر قرار گرفته است، ممکن است رخ دهد. این عارضه میتواند به کاهش قدرت لمس و درک حسهای محیطی منجر شود.
- از دست دادن کنترل مثانه و روده: در موارد نادر و شدید، سیاتیک میتواند به سندرم دم اسبی (Cauda Equina Syndrome) منجر شود که باعث از دست دادن کنترل مثانه و روده میشود و نیاز به درمان فوری دارد.
- اختلالات خواب: درد ناشی از سیاتیک میتواند باعث بیخوابی و اختلالات خواب شود، که به نوبه خود میتواند تأثیر منفی بر کیفیت زندگی و سلامتی عمومی فرد بگذارد.
تشخیص سیاتیک
تشخیص سیاتیک معمولاً با توجه به علائم و تاریخچه پزشکی بیمار انجام میشود. برای تایید تشخیص، پزشک ممکن است از روشهای تصویربرداری و تستهای خاصی استفاده کند که شامل موارد زیر است:
- معاینه فیزیکی: پزشک با بررسی حرکت، قدرت و واکنشهای عصبی پاها و کمر به تشخیص سیاتیک کمک میکند.
- تصویربرداری: از جمله رادیوگرافی، امآرآی (MRI) و سیتی اسکن (CT Scan) که به پزشک کمک میکند تا محل و علت فشار روی عصب سیاتیک را مشخص کند.
- الکترومیوگرافی (EMG): این تست فعالیت الکتریکی عضلات و عصبها را اندازهگیری میکند و میتواند به تشخیص آسیب عصبی کمک کند.
درمان سیاتیک
درمان سیاتیک بسته به شدت و علت آن متفاوت است. درمانهای مختلفی برای مدیریت و کاهش علائم سیاتیک وجود دارد که شامل موارد زیر است:
درمانهای غیر جراحی
-
- استراحت و تغییر در فعالیتها: استراحت کوتاه مدت و اجتناب از فعالیتهایی که درد را تشدید میکنند، میتواند به کاهش علائم کمک کند.
- داروها: استفاده از داروهای ضد التهاب غیراستروئیدی (NSAIDs)، مسکنها و شلکنندههای عضلانی میتواند به کاهش درد و التهاب کمک کند.
- فیزیوتراپی: تمرینات کششی و تقویتی میتواند به کاهش فشار روی عصب سیاتیک و بهبود عملکرد عضلات کمک کند.
- تزریقات اپیدورال: تزریق استروئیدها به فضای اطراف عصب سیاتیک میتواند التهاب و درد را کاهش دهد.
درمانهای جراحی
- دیسککتومی: در این روش، قسمت آسیبدیده دیسک بینمهرهای که عصب سیاتیک را تحت فشار قرار میدهد، برداشته میشود.
- لامینکتومی: در این روش، بخشی از استخوان مهره که به عصب فشار میآورد، برداشته میشود تا فضای بیشتری برای عصب فراهم شود.
پیشگیری از سیاتیک
برای پیشگیری از بروز سیاتیک یا کاهش احتمال عود آن، میتوانید اقدامات زیر را انجام دهید:
- ورزش منظم: تمرینات کششی و تقویتی برای کمر و پاها میتواند به حفظ سلامت ستون فقرات کمک کند.
- وضعیت صحیح بدن: حفظ وضعیت صحیح بدن هنگام نشستن، ایستادن و بلند کردن اشیا میتواند فشار روی ستون فقرات و عصبها را کاهش دهد.
- کاهش وزن: حفظ وزن سالم میتواند فشار روی ستون فقرات و عصبها را کاهش دهد.
- اجتناب از بلند کردن اشیای سنگین: اگر مجبور به بلند کردن اشیا هستید، از تکنیکهای صحیح بلند کردن استفاده کنید.
سوالات متداول درباره سیاتیک
در ادامه تعدادی از پرتکرارترین سوالات در مورد سیاتیک را پاسخ خواهیم داد:
سیاتیک یک رگ است یا عصب؟
سیاتیک یک عصب است، نه رگ. عصب سیاتیک بزرگترین عصب بدن است که از پایین کمر تا پاها امتداد دارد.
سیاتیک چه تفاوتی با کمر درد دارد؟
سیاتیک نوعی کمر درد است که به دلیل فشار بر عصب سیاتیک ایجاد میشود و معمولاً درد را از کمر به سمت باسن و پاها منتشر میکند. در حالی که کمر درد عمومیتر است و ممکن است فقط در ناحیه کمر حس شود بدون اینکه به پاها گسترش یابد.
کسانی که درد سیاتیک دارند چگونه باید بخوابند؟
کسانی که درد سیاتیک دارند بهتر است بهروی یک طرف خوابیده و زانوهای خود را به سمت سینه جمع کنند، یا بر روی پشت با یک بالش زیر زانوها خوابیده تا فشار بر عصب سیاتیک کاهش یابد. استفاده از تشک مناسب و نرم نیز میتواند مفید باشد.
رگ سیاتیک گردن کجاست؟
رگ سیاتیک گردن وجود ندارد؛ عصب سیاتیک فقط در ناحیه کمر و پایین بدن قرار دارد و از کمر به سمت پاها امتداد مییابد. در گردن، مشکلات مشابه به سیاتیک میتواند به دلیل فشار بر عصبهای گردنی باشد.
درمان خانگی درد سیاتیک پا چیست؟
برای درمان خانگی درد سیاتیک پا میتوانید از روشهای زیر استفاده کنید:
- کمپرس گرم و سرد: استفاده از کمپرس سرد برای کاهش التهاب و کمپرس گرم برای تسکین درد و شل کردن عضلات.
- استراحت و تغییر وضعیت: استراحت کوتاهمدت و اجتناب از فعالیتهایی که درد را تشدید میکنند.
- تمرینات کششی: انجام تمرینات ملایم کششی و تقویتی برای کاهش فشار روی عصب سیاتیک و بهبود انعطافپذیری.
- ماساژ: ماساژ ناحیه دردناک برای کاهش تنش عضلانی.
- مصرف داروهای مسکن: استفاده از داروهای ضد التهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن برای کاهش درد و التهاب.
مشاوره با پزشک قبل از شروع درمانهای خانگی نیز توصیه میشود.

چه کارهایی باعث پیشگیری از بروز درد سیاتیک می شود؟
برای پیشگیری از بروز درد سیاتیک میتوانید اقدامات زیر را انجام دهید:
- ورزش منظم: تمرینات کششی و تقویتی برای تقویت عضلات کمر و شکم، و بهبود انعطافپذیری.
- حفظ وزن سالم: کاهش وزن اضافی که میتواند فشار روی ستون فقرات را کاهش دهد.
- وضعیت صحیح بدن: رعایت وضعیت صحیح هنگام نشستن، ایستادن و بلند کردن اشیا. استفاده از صندلیهای حمایتی با پشتی مناسب.
- بلند کردن صحیح: استفاده از تکنیکهای صحیح برای بلند کردن اشیا، از جمله خم کردن زانوها و استفاده از پاها به جای کمر.
- اجتناب از نشستن طولانی مدت: استراحتهای کوتاه و حرکت منظم هنگام نشستن برای کاهش فشار روی ستون فقرات.
- استفاده از تشک مناسب: انتخاب تشکی که از کمر به خوبی حمایت کند و فشار را توزیع کند.
- تقویت هسته بدن: تمریناتی که به تقویت عضلات هسته بدن کمک میکند، مانند تمرینات پلنک و کراچ، میتواند از فشار بر روی عصب سیاتیک جلوگیری کند.
اجرای این اقدامات میتواند به کاهش احتمال بروز درد سیاتیک و حفظ سلامت کلی کمر کمک کند.
چرا بارداری بر درد عصب سیاتیک تاثیر دارد؟
بارداری میتواند بر درد عصب سیاتیک تأثیر بگذارد به دلیل موارد زیر:
- افزایش وزن: وزن اضافی ناشی از بارداری فشار بیشتری بر روی ستون فقرات و عصبهای سیاتیک وارد میکند.
- تغییر در وضعیت بدن: تغییرات در وضعیت بدن و توزیع وزن در طول بارداری میتواند فشار روی عصب سیاتیک را افزایش دهد.
- افزایش هورمونها: هورمونهایی مانند ریلکسین که در دوران بارداری افزایش مییابند، باعث شل شدن رباطها و مفاصل میشود، که ممکن است به افزایش فشار بر عصب سیاتیک منجر شود.
- فشار بر روی دیسکها: رحم در حال رشد میتواند بر دیسکهای بینمهرهای فشار وارد کند و منجر به فشار بر عصب سیاتیک شود.
- تغییرات در مرکز ثقل: تغییر در مرکز ثقل بدن به دلیل رشد جنین میتواند بر وضعیت ستون فقرات و فشار بر عصب سیاتیک تأثیر بگذارد.
این عوامل میتوانند باعث بروز یا تشدید درد سیاتیک در دوران بارداری شوند. مشاوره با پزشک برای مدیریت و کاهش درد در این دوره مهم است.
درد سیاتیک چقدر طول میکشد؟
درد سیاتیک معمولاً چند هفته تا چند ماه طول میکشد. در برخی موارد، ممکن است درد مزمن و طولانیمدت شود، به ویژه اگر علت اصلی درمان نشود.
چه چیزهایی برای سیاتیک مضر هستند؟
برای سیاتیک، موارد زیر مضر هستند:
- نشستن طولانیمدت: نشستن طولانیمدت بدون استراحت میتواند فشار بر عصب سیاتیک را افزایش دهد.
- فعالیتهای شدید: فعالیتهایی که فشار زیادی به کمر وارد میکنند، مانند بلند کردن اجسام سنگین به روش نادرست.
- وضعیتهای نادرست بدن: نشستن یا ایستادن با وضعیت نادرست میتواند فشار بر روی ستون فقرات و عصب سیاتیک را تشدید کند.
- اضافه وزن: چاقی میتواند فشار اضافی بر روی ستون فقرات و عصب سیاتیک وارد کند.
- عدم فعالیت بدنی: کمبود فعالیت بدنی باعث ضعف عضلات کمر و افزایش احتمال آسیب به عصب سیاتیک میشود.
سیاتیک در سمت راست قرار دارد یا سمت چپ؟
سیاتیک میتواند در هر دو سمت راست یا چپ بدن ایجاد شود. محل درد به طرفی که عصب سیاتیک تحت فشار قرار میگیرد بستگی دارد و ممکن است در یک طرف بدن یا هر دو طرف احساس شود.
سیاتیک مربوط به کدام دکتر است؟
سیاتیک معمولاً توسط پزشکان متخصص زیر درمان میشود:
- پزشکان عمومی: برای ارزیابی اولیه و درمانهای ابتدایی.
- متخصصین ارتوپدی: برای مشکلات اسکلتی و عضلانی مرتبط با سیاتیک.
- متخصصین نورولوژی: برای مشکلات عصبی و تشخیص دقیق آسیب عصبی.
- پزشکان فیزیوتراپی: برای برنامههای درمانی و تمرینات توانبخشی.
- دکتر درد (متخصص درد): برای مدیریت و درمان درد مزمن، از جمله درد سیاتیک، با استفاده از روشهای تخصصی مانند تزریقات اپیدورال و سایر تکنیکهای تسکین درد.
مشاوره با پزشک متخصص مناسب بسته به علائم و شدت درد توصیه میشود.
نتیجهگیری
سیاتیک یک وضعیت دردناک است که میتواند به طور قابل توجهی کیفیت زندگی فرد را تحت تأثیر قرار دهد. با این حال، با تشخیص صحیح و درمان مناسب، بسیاری از افراد میتوانند بهبودی قابل توجهی پیدا کنند. اقداماتی همچون ورزش منظم، حفظ وضعیت صحیح بدن و مدیریت وزن میتواند به پیشگیری از بروز سیاتیک و کاهش علائم آن کمک کند. اگر علائم سیاتیک دارید، مشاوره با پزشک میتواند بهترین راه برای تعیین روشهای درمانی مناسب باشد.
شما می توانید از طریق فرم زیر سوالات خود را مستقیما از دکتر حمیدرضا سمیعی بپرسید و تجربیات خود را با ما در میان بگذارید.